Azospermi Nedir? Tanı ve Güncel Yaklaşım Yöntemleri
- Op. Dr. Münir Bilgehan

- 21 saat önce
- 7 dakikada okunur
Önemli Bilgilendirme: Bu içerik, yalnızca toplumu tıbbi konularda bilgilendirme amacıyla hazırlanmıştır. Tanı ve tedavi süreçleri için mutlaka bir üroloji uzmanına muayene olunmalıdır.
Giriş
Erkek infertilitesi (kısırlık) değerlendirmelerinde karşılaşılan en kritik tablolardan biri olan azospermi, ejakülatta (meni örneğinde) yapılan mikroskobik incelemede hiç sperm hücresine rastlanmaması durumudur. Toplumdaki erkeklerin yaklaşık %1'inde görülen bu durum, çocuk sahibi olmak isteyen çiftlerin yaklaşık %10-15'inde temel infertilite nedeni olarak karşımıza çıkmaktadır.
Azospermi tanısı almak, çiftler için duygusal olarak zorlayıcı bir süreç olsa da, günümüz tıp teknolojisindeki gelişmeler sayesinde birçok vakada baba olma şansı bulunmaktadır. Bu yazıda azospermi hakkında detaylı bilgi, tanı süreçleri ve güncel tedavi yaklaşımlarını kapsamlı olarak ele alacağız.

Azospermi Nedir ve Nasıl Anlaşılır?
Azospermi, basitçe ifade etmek gerekirse, boşalma sırasında ortaya çıkan menide (seminal sıvıda) sperm hücrelerinin tamamen yokluğudur. Normal bir sperm örneğinde mililitre başına milyonlarca sperm hücresi bulunması beklenirken, azospermik bireylerde santrifüj sonrası bile sperm tespit edilemez.
Bu durum erkeklerin üreme yeteneğini doğrudan etkiler, ancak cinsel işlev bozukluğu ile karıştırılmamalıdır. Azospermili erkeklerin cinsel hayatları, ereksiyon fonksiyonları ve libidoları genellikle normaldir.
Azospermi Türleri: Obstrüktif ve Non-Obstrüktif
Azospermi, tıbbi literatürde nedenlerine göre iki ana gruba ayrılmaktadır:
1. Obstrüktif (Tıkanıklığa Bağlı) Azospermi
Bu tipte testislerde sperm üretimi normal şekilde devam eder, ancak spermin dışarı çıkmasını sağlayan kanallarda tıkanıklık vardır. Tüm azospermi vakalarının yaklaşık %40'ını oluşturur.
Obstrüktif azosperminin başlıca nedenleri:
Doğuştan kanal yokluğu: Vas deferens (sperm kanalı) doğuştan bulunmayabilir. Bu durum özellikle kistik fibrozis gen taşıyıcılarında daha sık görülür.
Geçirilmiş enfeksiyonlar: Epididimit, prostatit veya cinsel yolla bulaşan enfeksiyonlar kanal tıkanıklığına yol açabilir.
Cerrahi müdahale sonrası: Kasık fıtığı ameliyatları, hidrosel operasyonları veya bilinçli vazektomi (tüp bağlama) sonrası tıkanıklık gelişebilir.
Travma: Genital bölgeye alınan darbeler kanal hasarına neden olabilir.
Kistler veya tümörler: Epididimiste veya ejakülasyon kanallarında gelişen kistler spermin geçişini engelleyebilir.
2. Non-Obstrüktif (Tıkanıklığa Bağlı Olmayan) Azospermi
Bu tipte sperm kanalları açık olmasına rağmen testislerdeki sperm üretim mekanizması yetersizdir veya hiç çalışmamaktadır. Tüm azospermi vakalarının yaklaşık %60'ını oluşturur ve tedavisi genellikle daha karmaşıktır.
Non-obstrüktif azosperminin başlıca nedenleri:
Genetik faktörler: Klinefelter sendromu (47,XXY kromozom yapısı), Y kromozomu mikrodelesyonları, AZF (Azoospermia Factor) gen bölgesi eksiklikleri sperm üretimini ciddi şekilde etkiler.
Hormonal bozukluklar: Hipogonadotropik hipogonadizm, hiperprolaktinemi, hipofiz bezinin yetersiz çalışması nedeniyle testislerin uyarılamaması.
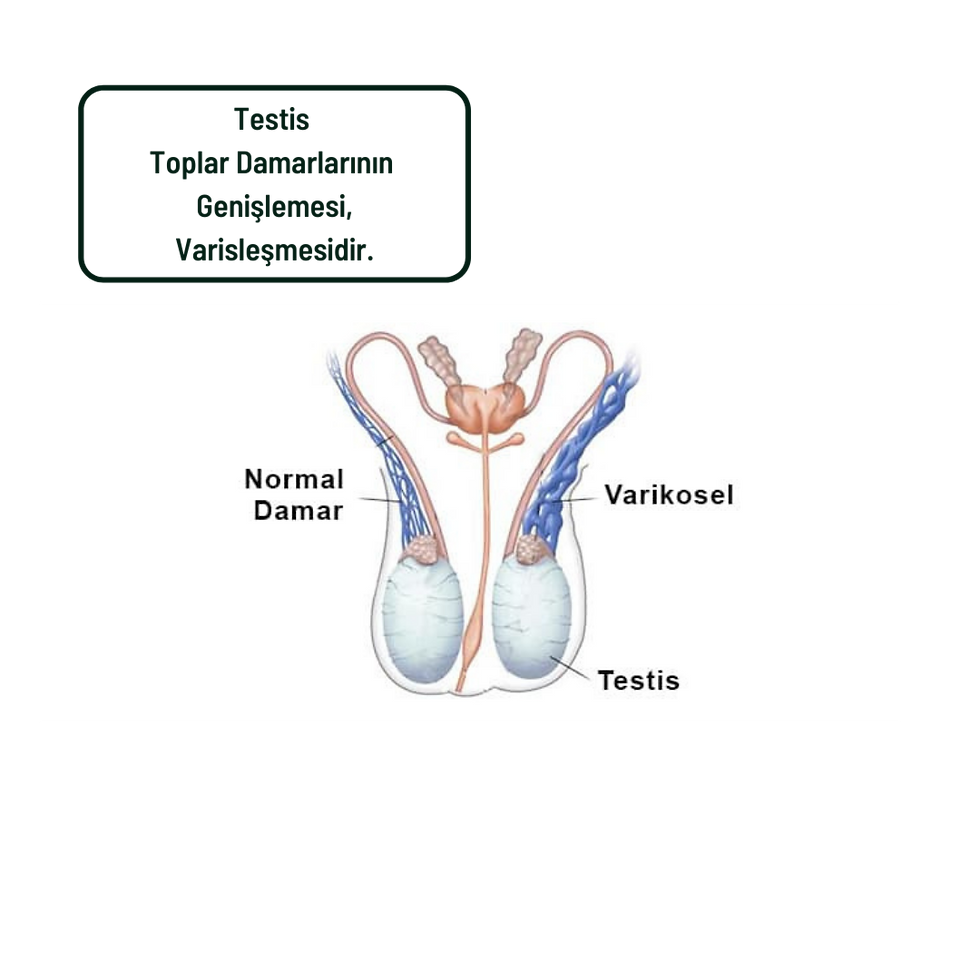
Varikosel: Testis venlerindeki genişleme ve ısı artışı sperm üretimini bozabilir.
Kemoterapi ve radyoterapi: Kanser tedavilerinde kullanılan ilaçlar ve radyasyon testis dokusuna kalıcı hasar verebilir.
Testis inmemesi (Kriptorşidizm): Çocuklukta testislerin skrotuma inmemesi ve geç tedavi edilmesi durumu.
İdiopatik nedenler: Bazı vakalarda neden tam olarak belirlenemez.
Toksinler ve çevresel faktörler: Ağır metal maruziyeti, aşırı alkol kullanımı, sigara, anabolik steroid kullanımı.
Otoimmün hastalıklar: Vücudun kendi sperm hücrelerine karşı antikor üretmesi.
Risk Faktörleri Nelerdir?
Azospermi riskini artıran faktörler şunlardır:
Ailede infertilite öyküsü bulunması
Geçirilmiş testis kanseri veya lenfoma tedavisi
Çocukluk döneminde geçirilmiş kabakulak (mumps) enfeksiyonu
Düzenli steroid veya testosteron takviyesi kullanımı
Mesleki toksin maruziyeti (ağır metaller, pestisitler, kimyasal maddeler)
Kronik hastalıklar (diyabet, böbrek yetmezliği)
Aşırı sıcak ortamlarda çalışma (sauna, fırın işçiliği)
Tanı Süreci: Adım Adım Değerlendirme
Azospermi tanısı koymak ve nedenini belirlemek için sistematik bir yaklaşım gereklidir.
1. Detaylı Tıbbi Öykü ve Fizik Muayene
Üroloji uzmanı öncelikle hastanın ayrıntılı öyküsünü alır:
Cinsel ve üreme sağlığı geçmişi
Geçirilmiş hastalıklar, ameliyatlar, enfeksiyonlar
İlaç ve madde kullanım öyküsü
Mesleki maruziyetler
Aile öyküsü
Fizik muayenede testislerin boyutu, kıvamı ve anatomik yapısı değerlendirilir. Varikosel varlığı kontrol edilir ve vas deferens kanallarının varlığı palpe edilerek araştırılır.
2. Spermiogram (Sperm Analizi)
Azospermi tanısı için en az iki hafta (tercihen 2-3 hafta) arayla yapılmış iki ayrı spermiogram sonucu gereklidir. Tek bir test yanıltıcı olabilir.
Spermiogram öncesi dikkat edilmesi gerekenler:
Test öncesi 2-5 gün cinsel perhiz (ne daha az ne daha fazla)
Örnek 30-60 dakika içinde laboratuvara ulaştırılmalı
Mastürbasyon yoluyla temiz bir kaba alınmalı
Ateşli hastalık geçirildiyse en az 3 ay beklenmelidir (sperm üretimi yaklaşık 74 gün sürer)
Örnekler santrifüj edilerek konsantre edilir ve mikroskop altında tekrar incelenir. İki teste de hiç sperm görülmezse azospermi tanısı konur.

3. Hormonal Analizler
Kan testleriyle aşağıdaki hormonlar ölçülür:
FSH (Folikül Uyarıcı Hormon): Yüksek FSH genellikle testis üretim sorunu (non-obstrüktif) işaretidir.
LH (Lüteinizan Hormon): Testislerin uyarılmasında rol oynar.
Testosteron: Erkeklik hormonu; düşük seviyeler hormonal nedene işaret eder.
Prolaktin: Yüksek prolaktin sperm üretimini baskılayabilir.
Estradiol: Bazı durumlarda değerlendirilir.
Hormonal profil yorumu:
Normal FSH + normal testosteron = Obstrüktif azospermi olasılığı yüksek
Yüksek FSH + düşük/normal testosteron = Non-obstrüktif azospermi, testis üretim sorunu
Düşük FSH + düşük LH + düşük testosteron = Hipofiz kaynaklı sorun (tedavi edilebilir)
4. Genetik Testler
Non-obstrüktif azospermi şüphesi olan vakalarda genetik incelemeler hayati önem taşır:
Karyotip analizi: Kromozom sayısı ve yapısını inceler. Klinefelter sendromu gibi durumları tespit eder.
Y kromozomu mikrodelesyon testi: Y kromozomunun AZFa, AZFb, AZFc bölgelerindeki eksiklikleri araştırır. Bu bölgelerdeki silinmeler sperm üretimini engeller.
CFTR gen mutasyon analizi: Özellikle obstrüktif azospermide vas deferens yokluğu varsa kistik fibrozis gen taşıyıcılığı araştırılır.
5. Görüntüleme Yöntemleri
Skrotal ultrasonografi (USG): Testis boyutunu, yapısını, varikosel varlığını, epididimal kistleri ve vas deferens anatomisini değerlendirmek için kullanılır. Testis hacmi <15 ml ise üretim sorunu olasılığı artar.
Transrektal ultrasonografi (TRUS): Ejakülasyon kanallarında tıkanıklık şüphesi varsa, prostat ve seminal vezikülleri değerlendirmek için yapılabilir.
6. Testis Biyopsisi (Tanısal Amaçlı)
Obstrüktif ve non-obstrüktif ayrımı yapmak için bazen tanısal testis biyopsisi gerekebilir. Ancak günümüzde tedavi amaçlı mikro-TESE işlemi sırasında hem tanı hem tedavi bir arada yapıldığından, ayrı bir tanısal biyopsi giderek daha az tercih edilmektedir.
Tedavi Seçenekleri: Kişiye Özel Yaklaşımlar
Azospermi tedavisi, altta yatan nedene, tipi ve hastanın genel sağlık durumuna göre planlanır.
Obstrüktif Azospermi Tedavisi
1. Cerrahi Rekonstrüksiyon (Onarım Ameliyatları)
Tıkanıklığın yeri ve nedeni belirlendikten sonra mikrocerrahi tekniklerle kanal tamiri yapılabilir:
Vazovasostomi: Vazektomi sonrası veya vas deferens hasarında kanal uçlarının tekrar birleştirilmesi.
Vazoepididimostomi: Epididimiste tıkanıklık varsa vas deferens ile epididimin direkt bağlanması.
Transüretral ejakülasyon kanalı rezeksiyonu: Ejakülasyon kanallarında tıkanıklık varsa açılması.
Bu ameliyatlar sonrası %30-60 oranında doğal yoldan ejakülatta sperm görülebilir ve %20-40 oranında doğal gebelik elde edilebilir.
2. Cerrahi Sperm Eldesi
Eğer kanal tamiri mümkün değilse veya başarısız olursa, testisten direkt sperm alınabilir:
PESA (Perkutan Epididimal Sperm Aspirasyonu): İğne ile epididimisten sperm çekilmesi.
TESA (Testiküler Sperm Aspirasyonu): İğne ile testisten sperm alınması.
TESE (Testiküler Sperm Ekstraksiyonu): Küçük cerrahi kesi ile testis dokusundan sperm eldesi.
Elde edilen spermler IVF/ICSI (tüp bebek/mikroenjeksiyon) tedavisi için kullanılır.
Non-Obstrüktif Azospermi Tedavisi
1. Medikal Tedavi (Hormonal Düzenleme)
Hormonal bozukluk tespit edilen vakalarda ilaç tedavisi denenebilir:
Hipogonadotropik hipogonadizm: hCG (insan koryonik gonadotropin) ve FSH enjeksiyonları ile tedavi edilebilir. Bu tedavi 6-18 ay sürebilir ancak başarı oranı yüksektir (%70-80 sperm üretimi sağlanabilir).
Hiperprolaktinemi: Dopamin agonistleri (kabergolin, bromokriptin) ile tedavi edilir.
Klomifen sitrat veya aromataz inhibitörleri: Bazı seçilmiş vakalarda deneysel olarak kullanılabilir.
2. Varikosel Tedavisi
Non-obstrüktif azospermili hastalarda varikosel varsa, mikrocerahi varikoselektomi sonrası bazı vakalarda (%10-20) ejakülatta sperm görülebilir. Ancak bu oran düşük olduğundan, varikosel tedavisi genellikle mikro-TESE öncesi destekleyici bir yaklaşım olarak değerlendirilir.
3. Mikro-TESE (Mikroskopik Testiküler Sperm Ekstraksiyonu)
Non-obstrüktif azospermide altın standart tedavi yöntemidir.
Mikro-TESE Nedir ve Nasıl Yapılır?
Mikro-TESE, ameliyat mikroskobu altında testis dokusunun detaylı incelenerek sperm içerme olasılığı daha yüksek tübüllerin seçilerek alınmasıdır. Konvansiyonel TESE'ye göre daha başarılıdır ve testis dokusuna daha az zarar verir.
İşlem adımları:
Genel veya lokal anestezi altında skrotumda küçük kesi yapılır.
Testis dışarı alınır ve operasyon mikroskobu altına yerleştirilir.
Testis zarı (tunika albuginea) dikkatlice açılır.
Mikroskop altında seminifer tübüller incelenir; daha kalın, opak ve büyük tübüller sperm içerme olasılığı daha yüksektir.
Seçici olarak bu tübüllerden örnekler alınır.
Örnekler hemen embriyoloji laboratuvarına gönderilir ve sperm aranır.
Sperm bulunursa dondurulur veya taze olarak ICSI için kullanılır.
Testis kapatılır ve kesi dikilir.
Başarı Oranları:
Mikro-TESE ile sperm bulma oranı azospremi nedenine göre değişir:
Hipospermatogenez (azalmış sperm üretimi): %90-100
Maturasyon arresti (olgunlaşma durması): %50-80
Sertoli cell-only sendromu (sadece destek hücreleri var): %20-30
Y kromozomu AZFc delesyonu: %50-70
Klinefelter sendromu: %40-60
Mikro-TESE Sonrası Bakım:
İlk 48 saat buz uygulama ve istirahat
Antibiyotik ve ağrı kesici kullanımı
2 hafta ağır fiziksel aktiviteden kaçınma
Sıkı iç çamaşırı kullanma
Kontrol muayeneleri
4. Tedavi Edilebilir Nedenler
Kemoterapi sonrası azospermi: Bazı hastalarda tedavi bitiminden 2-5 yıl sonra spontan sperm üretimi geri gelebilir.
Steroid/testosteron kullanımı sonrası: Kullanım kesildiğinde 3-12 ay içinde sperm üretimi yeniden başlayabilir.
Enfeksiyon tedavisi: Genital enfeksiyonlar antibiyotiklerle tedavi edilebilir.
Yardımcı Üreme Teknikleri
Azospermili hastalarda elde edilen spermlerle doğal gebelik genellikle mümkün olmadığından yardımcı üreme yöntemlerine başvurulur.
IVF/ICSI (Mikroenjeksiyon) Tedavisi:
Kadın partnere hormonal uyarı ile yumurta geliştirme
Yumurta toplama işlemi
Her bir yumurtaya tek bir sperm enjekte edilmesi (ICSI)
Embriyo transferi
Azospermili çiftlerde ICSI başarı oranı, kadının yaşına, yumurta kalitesine ve sperm kaynağına bağlı olarak %30-50 arasındadır.
Önleyici Yaklaşımlar ve Yaşam Tarzı Önerileri
Azospermiyi tamamen önlemek her zaman mümkün olmasa da, risk faktörlerini azaltmak önemlidir:
Genel öneriler:
Düzenli ürolojik kontroller (özellikle testis inmemesi öyküsü varsa)
Genital travmadan korunma (spor yaparken koruyucu ekipman)
Cinsel yolla bulaşan enfeksiyonlardan korunma
Anabolik steroid kullanımından kaçınma
Sigara ve aşırı alkol tüketimini bırakma
Sağlıklı kilo kontrolü
Testisleri aşırı sıcaktan koruma (sıcak su banyolarından kaçınma)
Pestisit ve ağır metal maruziyetinden korunma
Sperm dondurma (kanser tedavisi öncesi)
Psikolojik Destek ve Danışmanlık
Azospermi tanısı almak, bireyler ve çiftler için duygusal olarak zorlayıcı bir süreçtir. Hayal kırıklığı, kaygı, depresyon, benlik saygısında azalma ve ilişki sorunları yaşanabilir.
Psikolojik destek önerileri:
Profesyonel psikolojik danışmanlık almak
Destek gruplarına katılmak
Partneri ile açık iletişim kurmak
Alternatif aile kurma seçeneklerini (sperm donasyonu, evlat edinme) değerlendirmek
Sürecin zaman alacağını kabullenmek
Gelecekteki Tedavi Yaklaşımları
Tıp bilimi sürekli gelişmektedir ve azospermi tedavisinde umut verici araştırmalar devam etmektedir:
Kök hücre tedavileri: Spermatogonial kök hücrelerin testise enjekte edilmesi araştırılmaktadır.
Gen tedavisi: Genetik nedenlere yönelik tedavi yaklaşımları geliştirilmektedir.
İn vitro spermatogenez: Laboratuvar ortamında testis dokusu kültürlenerek sperm üretimi denemeleri yapılmaktadır.
Nanoteknoloji ve biyoteknolojik yöntemler: Sperm bulma oranlarını artırmaya yönelik yeni teknikler araştırılmaktadır.
Sıkça Sorulan Sorular
Azospermi tedavi edilebilir mi?
Evet, azospermi tipine ve nedenine bağlı olarak tedavi edilebilir. Obstrüktif azospermide cerrahi onarım veya sperm eldesi ile, non-obstrüktif azospermide hormonal tedavi veya mikro-TESE ile baba olma şansı vardır.
Azospermili erkekler doğal yolla baba olabilir mi?
Bazı obstrüktif vakalar cerrahi onarım sonrası doğal gebelik sağlayabilir. Ancak çoğu durumda tüp bebek yöntemleri gerekir.
Mikro-TESE işlemi acı verici mi?
İşlem anestezi altında yapılır, dolayısıyla acı hissedilmez. Sonrasında hafif ağrı olabilir, ağrı kesicilerle kontrol edilir.
Azospermi kalıtsal mı?
Genetik nedenli azospermi vakalarında (Y kromozomu mikrodelesyonu gibi) erkek çocuklara geçme riski vardır. Genetik danışmanlık önerilir.
Azospermi tedavisi kaç sürer?
Hormonal tedaviler 6-18 ay sürebilir. Cerrahi işlemler tek seanstır, ancak sonuçlar 3-6 ay içinde değerlendirilir.
Sonuç ve Öneriler
Azospermi, erkek infertilitesinin ciddi bir nedeni olmasına rağmen, günümüzde gelişmiş tanı ve tedavi yöntemleriyle birçok vaka başarıyla yönetilebilmektedir. Mikro-TESE gibi modern mikrocerrahi teknikler, non-obstrüktif azospermili hastalara bile baba olma şansı sunmaktadır.
Her azospermi vakası kendine özgü şartlar taşıdığından, tanı ve tedavi planlaması mutlaka deneyimli bir üroloji veya androloji uzmanı tarafından kişiselleştirilmiş olarak yapılmalıdır. Erken tanı, doğru tedavi yaklaşımı ve sabirli bir süreç yönetimi ile olumlu sonuçlar elde edilebilir.
Azospermi şüphesi olan veya tanı almış bireyler için en önemli adım, uzman bir hekime başvurmak ve kapsamlı değerlendirme yaptırmaktır. Unutulmamalıdır ki, modern tıp ve yardımcı üreme teknolojileri sayesinde çocuk sahibi olma hayalleri gerçeğe dönüşebilmektedir.
Kaynaklar ve İleri Okuma:
Bu makale, güncel tıbbi literatür ve klinik pratik kılavuzları ışığında hazırlanmıştır. Daha detaylı bilgi için Amerikan Üroloji Derneği (AUA), Avrupa Üroloji Derneği (EAU) ve Dünya Sağlık Örgütü (WHO) yayınları incelenebilir.
Yazar Notu:
Bu içerik sadece bilgilendirme amaçlıdır ve tıbbi tavsiye yerine geçmez. Sağlık sorunlarınız için mutlaka bir sağlık profesyoneline danışınız.
Yorumlar